Les recommandations pour les médecins
Comme mentionné sur le site « sciences et avenir » (2026) :
« Depuis 2019, la Haute Autorité de Santé française [HAS] recommande aux professionnels de santé de premier recours de demander à toutes leurs patientes « si elles subissent ou ont subi des violences« .
Une étude de la HAS (2022) rapporte également que :
« Parmi les 876 femmes de l’enquête ayant consulté, une sur cinq dit subir ou avoir subi des violences (verbales, psychologiques, sexuelles, etc.) de la part de son partenaire, dont 21% assurent en avoir parlé spontanément au médecin, sans qu’il ne les interroge. Mais 39% des victimes déclarent n’avoir rien dit, alors qu’elles l’auraient fait si le médecin les avait questionnées, et 35% pensent « ne jamais lui en parler« . »
Donc, près de 40% des femmes de l’échantillon qui subissaient de la violence conjugale en auraient parlé à leur médecin s’il leur avait posé la question. Or, en 2025, seulement 5% des femmes ont été interrogées sur de possibles violences conjugales par leur généraliste (HAS, 2025).
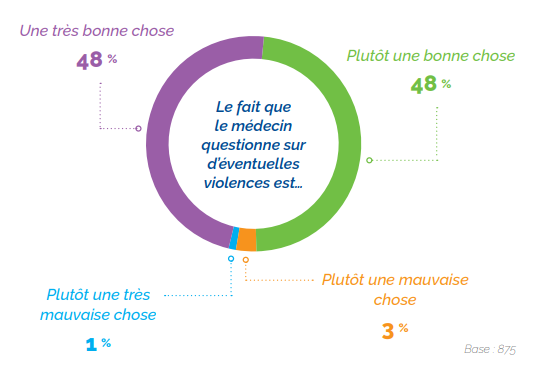
Pourtant, comme l’indique le graphique ci-dessous (HAS, 2022), la majorité des femmes considèrent que de poser la question est une bonne ou une très bonne chose.
Une donnée essentielle pour les psychologues cliniciens
Les recommandations de questionnement relatif à la violence conjugales nous rappellent premièrement que nos anamnèses doivent être exhaustives car les patients nous parleront pas spontanément de toutes leurs difficultés. Par exemple, depuis que j’ai ajouté une questions sur les troubles alimentaires et le trouble du deuil complexe, j’ai beaucoup plus de patients qui me font part de ces difficultés et cela impacte régulièrement la prise en charge.
Or je me suis aperçu en lisant cet article que le questionnement sur la violence conjugale ne faisait pas partie de mon anamnèse. Je l’y ai donc ajoutée. Et vous?
Deuxièmement, ce sondage nous rappelle que nous devons être conscients que les patients peuvent garder des secrets vis-à-vis de nous.
Impact pour la prise en charge du trouble du stress post-traumatique
Plus clairement, si la patiente vit encore actuellement une situation de violence physique ou psychologique, cela signifie que nous sommes aussi en présence d’un trouble traumatique continu (Continuous Traumatic Stress ou CTS) (Straker & The Sanctuaries Counselling Team, 1987). On rapporte par exemple des cas au Congo (Hecker et al., 2017) et en Afrique du Sud (Kaminer et al., 2016) de personnes confrontées à des événements traumatiques multiples et qui sont encore en situation de danger permanent. La distinction entre le TSPT et le CTS est que dans le second cas, un nouvel événement traumatique est hautement probable au lieu d’être très faiblement probable. Il en résulte que dans le CTS, il n’est pas objectif de dire que la menace imminente appartient au passé (Diamond, Lipsitz, & Hoffman, 2013).
Jacquier & Sullivan (2014) ont observé auprès d’un échantillon de femmes qui avaient vécu de la violence de la part d’un ancien partenaire que la violence de la part de leur partenaire actuel était le prédicteur le plus impactant sur la symptomatologie post-traumatique.
Les traitements centrés sur le traumas sont probablement contrindiqués pour les CTS ( Kaminer et al. , 2016). Premièrement, la centration sur le trauma peut être associée à une augmentation temporaire des symptômes (Walker et al., 2020) bien qu’elle soit rare et limitée aux premières séances (Purnell et al., 2024), ce qui peut néanmoins être contrindiqué dans des environnements hautement stressants. Deuxièmement, on peut s’attendre à une inefficacité du traitement puisque l’activation de la mémoire traumatique ne permettrait pas de créer de nouvelles association fonctionnelles si le danger est toujours présent, mais pourrait au contraire renforcer les associations liées aux danger et à la perte de contrôle. Des cognitions négatives comme « je suis en danger « ou « je dois me méfier de l’homme que j’aime » peuvent être tout à fait adapter en cas de CTS. Toutefois, il est probable que des stratégies de restructuration cognitive comme dans la CPT ciblant des croyances pouvant maintenir le patient dans la situation de menace imminente puissent être pertinentes. Par exemple, les victimes de violences peuvent se sentir honteuses (Beck et al., 2011) et avoir des cognitions négatives qui les maintiennent dans cette situation comme une faible attribution de responsabilité à l’agresseur ou une minimisation de la violence (Badenes-Sastre, 2025).
Comme nous l’avons dit, il est possible que le patient nous ait caché une violence conjugale actuelle. Et comme je l’ai écrit dans « psychothérapies pour le trouble du stress post-traumatique » (p.181-182) :
« Si les symptômes empirent après plusieurs séances [ 5 à 6], nous recommandons d’arrêter le protocole et de réévaluer les facteurs de précautions en intégrant la première évaluation (comorbidités, gestion émotionnelle hors des séances, environnement, habitudes de vie). Dans notre expérience, des facteurs environnementaux peuvent produire une augmentation des symptômes post-traumatiques. Par exemple, en investiguant le support social d’une patiente agressée sexuellement, il est ressorti que son compagnon la culpabilisait en permanence pour ses infidélités post-traumatiques et lui répétait que la seule victime, c’était lui. Nous avons donc entamé un dialogue sur les CN liées à cette culpabilisation et avons ouvert la porte d’une aide pour la violence conjugale. »
Conclusion
Les données disponibles rappellent avec force que la violence conjugale demeure largement sous-détectée, y compris dans les contextes de soins. Le fait qu’une proportion importante de patientes aurait évoqué ces violences si elles avaient été explicitement interrogées souligne la responsabilité des cliniciens dans l’exploration systématique de ces dimensions lors de l’anamnèse. Cette question ne relève pas uniquement d’un enjeu éthique ou de dépistage, mais a des implications directes sur la compréhension clinique des symptômes et sur les choix thérapeutiques.
Sur le plan du trouble du stress post-traumatique, la présence de violences en cours modifie profondément le cadre d’intervention. Elle peut correspondre à une situation de stress traumatique continu.
Article en lien

Echelles pour évaluer le trouble du stress post-traumatique : la PCL-5 version française
Article en lien

Pour un recul critique face à l’EMDR de Shapiro
Article en lien

Le protocole EMDR pour le coronavirus : symbole d’une dérive
 SOURCES
SOURCES
Badenes-Sastre, M., Medinilla-Tena, P., Spencer, C. M., & Expósito, F. (2025). Cognitive distortions and decision-making in women victims of intimate partner violence: A scoping review. Psychosocial Intervention, 34(1), 23–35. https://doi.org/10.5093/pi2025a3
Beck, J. G., McNiff, J., Clapp, J. D., Olsen, S. A., Avery, M. L., & Hagewood, J. H. (2011). Exploring negative emotion in women experiencing intimate partner violence: Shame, guilt, and PTSD. Behavior Therapy, 42(4), 740–750. https://doi.org/10.1016/j.beth.2011.04.001
Diamond, G., Lipsitz, J., & Fajerman, Z., et al. (2010). Ongoing traumatic stress response (OTSR) in Sderot, Israel. Professional Psychology: Research and Practice, 41(1), 19–25. https://doi.org/10.1037/a0017098
Haute Autorité de Santé. (2025). Le repérage des violences conjugales en médecine générale : Point de vue des femmes françaises. Synthèse des résultats T2 de l’enquête BVA-HAS. https://www.has-sante.fr/upload/docs/application/pdf/2026-02/synthese_resultats_t2_enquete_bva-has_-_violences_conjugales_-_novembre_2025_-_vf.pdf
Haute Autorité de Santé. (2022). Le repérage des violences conjugales en médecine générale : Point de vue des femmes françaises. Synthèse de l’enquête BVA-HAS. https://www.has-sante.fr/upload/docs/application/pdf/2023-06/synthese_enquete_bva-has_-_violences_conjugales_-_novembre_2022_-_vf.pdf
Hecker, T., Ainamani, H. E., Hermenau, K., Haefele, E., & Elbert, T. (2017). Exploring the potential distinction between continuous traumatic stress and posttraumatic stress in an East African refugee sample. Clinical Psychological Science, 5(1), 1–10. https://doi.org/10.1177/2167702617717023
Jaquier, V., & Sullivan, T. P. (2014). Fear of past abusive partner(s) impacts current posttraumatic stress among women experiencing partner violence. Violence Against Women, 20(2), 208–227. https://doi.org/10.1177/1077801214525802
Kaminer, D., Eagle, G., & Crawford-Browne, S. (2016). Continuous traumatic stress as a mental and physical health challenge: Case studies from South Africa. Journal of Health Psychology, 21(10), 1–12. https://doi.org/10.1177/1359105316642831
Orban, P. (2022). Psychothérapies pour le trouble du stress post-traumatique. Dunod.
Purnell, L., Graham, A., Chiu, K., Trickey, D., & Meiser-Stedman, R. (2024). A systematic review and meta-analysis of PTSD symptoms at mid-treatment during trauma-focused treatment for PTSD. Journal of Anxiety Disorders, 107, 102925. https://doi.org/10.1016/j.janxdis.2024.102925
Sciences et Avenir. (2026, 5 mars). Violences conjugales : les généralistes questionnent trop peu les patientes selon la HAS. https://www.sciencesetavenir.fr/sante/violences-conjugales-les-generalistes-questionnent-trop-peu-les-patientes-selon-la-has_191355
Straker, G., & The Sanctuaries Counselling Team. (1987). The continuous traumatic stress syndrome: The single therapeutic interview. Psychology in Society, 8, 48–78.
Walker, R. S. W., Marks, E. H., Jaeger, J., Duax, J. M., Feeny, N. C., & Zoellner, L. A. (2020). Imaginal exposure exacerbation revisited: Deconstructing patient characteristics associated with worse reactions to the initiation of imaginal exposure in PTSD. Behaviour Research and Therapy, 135, 103747. https://doi.org/10.1016/j.brat.2020.103747