ans un contexte de prolifération des psychothérapies du trouble de stress post-traumatique (TSPT), la question n’est plus seulement celle de l’efficacité, mais celle de la valeur clinique ajoutée. Cet article examine la thérapie de resénarisation par imagerie (Imagery Rescripting ; ImRs) comme exemple d’évaluation raisonnée d’une approche émergente. Après avoir analysé les limites des traitements de première intention recommandés par les guidelines internationales (exposition prolongée, thérapie de retraitement cognitif, EMDR), nous présentons les mécanismes théoriques et le protocole actualisé de l’ImRs, notamment dans le traitement des traumatismes infantiles. Les données disponibles suggèrent une efficacité comparable aux traitements validés, avec un potentiel spécifique pour certains sous-groupes (patients résistants, symptômes résiduels, populations sous-représentées).
Introduction
Le trouble du stress post-traumatique (TSPT) est défini par la présence de symptômes intrusifs, d’évitement, d’altérations négatives des cognitions et de l’humeur, et d’hyperactivation neurovégétative à la suite d’un événement traumatique (American Psychiatric Association [APA], 2022 ; World Health Organization [WHO], 2019).
Les recommandations internationales identifient plusieurs psychothérapies fondées sur les preuves comme traitements de première intention : l’exposition prolongée (Foa et al., 2007), la thérapie de retraitement cognitif (Resick et al., 2017) et l’EMDR (Shapiro, 2007 ; APA, 2017 ; ISTSS, 2019).
Parallèlement, le champ clinique voit émerger de nombreuses approches (p. ex., psychothérapie sensorimotrice, psychothérapies psychodynamiques centrées trauma, STAIR narrative therapy), dont le niveau de validation demeure hétérogène (Busch & Milrod, 2018 ; Cloitre & Schmidt, 2022 ; Ogden et al., 2021). Cette prolifération soulève un enjeu méthodologique et éthique : comment déterminer si une nouvelle thérapie apporte une réelle valeur ajoutée par rapport aux traitements déjà validés ?
Nous proposons d’aborder cette question via la méthode suivante :
- Identifier les limites des traitements recommandés.
- Clarifier le mécanisme et la spécificité de la nouvelle méthode.
- Évaluer empiriquement si elle apporte une solution à ces limites.
La thérapie de resénarisation par imagerie (Imagery Rescripting ; ImRs) constitue un exemple pertinent pour illustrer cette démarche.
Limites des traitements de première intention
Malgré des tailles d’effet importantes (Hedges g ≈ 1–1.6 ; Watts et al., 2013), plusieurs limites sont documentées.
Patients exclus ou sous-représentés
Certaines populations sont exclues des essais cliniques (Foa et al., 2007 ; Shapiro, 2007), bien que des travaux aient montré la faisabilité dans certaines comorbidités (McLean & Foa, 2014 ; Norman et al., 2019). Les données restent limitées pour les traumatismes psychologiquement menaçants (harcèlement, négligence émotionnelle), davantage reconnus dans la CIM-11 (Hyland et al., 2021).
Résistance au traitement
Environ 30 % des patients conservent un diagnostic de TSPT après un protocole complet (Galovski et al., 2012).
Abandons
Le taux d’abandon moyen avoisine 20 % (Imel et al., 2013 ; Varker et al., 2021).
Exacerbation transitoire des symptômes
Une aggravation temporaire des symptômes est observée chez environ 10 % des patients en exposition prolongée (Walker et al., 2020) et un risque accru d’idées suicidaires a été rapporté dans certains protocoles (Resick et al., 2015).
Mise en œuvre en pratique courante
En pratique réelle, la dose thérapeutique optimale est rarement atteinte (Watts et al., 2014 ; Zayfert et al., 2005).
Symptômes résiduels
Même après rémission diagnostique, des symptômes persistent : intrusions (35 %), évitement (53 %), troubles du sommeil (70 %) (Larsen et al., 2019).
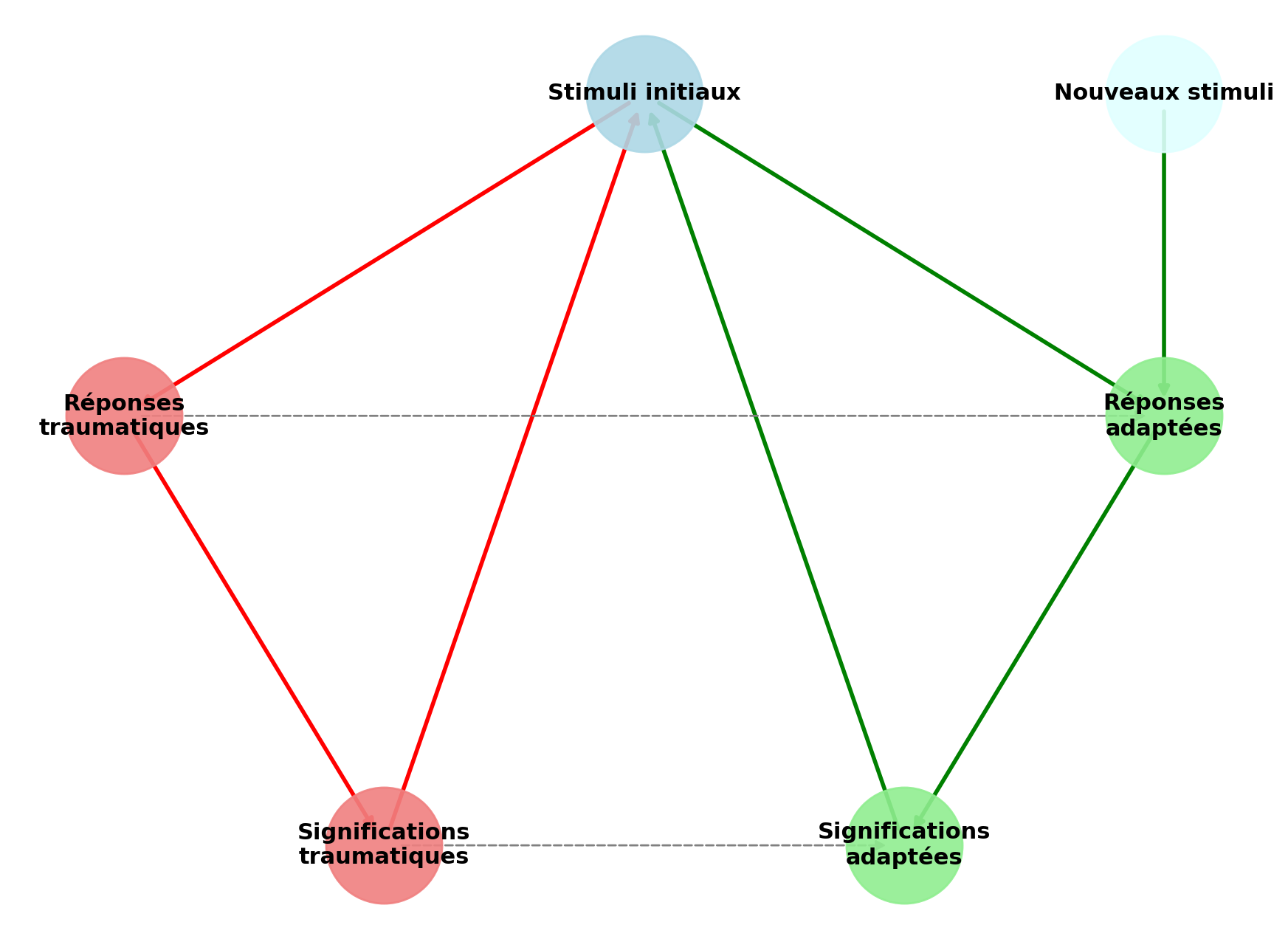
La thérapie de resénarisation par imagerie (ImRs)
Fondements théoriques
L’ImRs repose sur l’activation volontaire du souvenir traumatique jusqu’au « hotspot » (moment émotionnellement le plus intense), suivie d’une modification imaginaire du scénario afin de satisfaire les besoins fondamentaux non comblés (sécurité, protection, justice, réconfort).
Les données en neurosciences suggèrent que l’imagerie mentale active des réseaux proches de ceux impliqués dans la perception réelle (Ganis et al., 2004 ; Pearson et al., 2015). Le mécanisme pourrait relever d’une reconsolidation mnésique (Kida, 2013, 2018) ou d’une réévaluation de l’UCS (Arntz, 2012).
Contrairement à certaines idées reçues, l’ImRs ne vise pas à implanter de faux souvenirs : les détails factuels demeurent intacts, tandis que la signification émotionnelle est modifiée (Arntz, 2012 ; Brewin, 2006).
Protocole actualisé
Le protocole récemment mis à jour (Arntz, 2023) comprend trois phases :
- Préparation : psychoéducation, liste hiérarchisée des souvenirs.
- Resénarisation par le thérapeute (≈ 6 séances) :
- Activation jusqu’au hotspot.
- Intervention du thérapeute dans l’image.
- Satisfaction des besoins et réattribution active de la honte.
- Resénarisation par le patient (≈ 6 séances) :
- Intervention du « soi adulte ».
- Relecture finale depuis la perspective de l’enfant.
Les principales évolutions incluent :
- Démarrage systématique au hotspot.
- Utilisation de questions standardisées (émotions, sensations, besoins).
- Réattribution explicite de la culpabilité.
- Fin sur une expérience émotionnelle positive.
- Développement du script par essais-erreurs.
Des essais contrôlés randomisés ont montré une efficacité comparable à l’EMDR dans les traumatismes infantiles (Boterhoven de Haan et al., 2020 ; Raabe et al., 2022).
Valeur clinique ajouée de la rescénarisation par imagerie
Patients résistants
Chez des patients non répondeurs à l’exposition prolongée, l’ImRs a montré des améliorations rapides (Grunert et al., 2007), bien que sans groupe contrôle.
Troubles alimentaires sévères
Application possible chez des patientes en sous-poids (ten Napel-Schutz et al., 2022).
Symptômes résiduels spécifiques
Effets documentés sur le sentiment de contamination post-agression sexuelle (Jung & Steil, 2013) et sur la dépression comorbide (Assmann et al., 2021).
Acceptabilité
Les méta-analyses confirment une efficacité robuste et une bonne acceptabilité (Kip et al., 2023 ; Kroener et al., 2023 ; Morina et al., 2017).
Conclusion
Dans un paysage thérapeutique marqué par la multiplication des approches, l’évaluation systématique de la valeur ajoutée est essentielle. La thérapie de resénarisation par imagerie illustre une tentative méthodique de répondre aux limites identifiées des traitements validés du TSPT.
Les données disponibles suggèrent :
- une efficacité comparable aux traitements de première intention ;
- un potentiel spécifique pour les patients résistants ou présentant des symptômes résiduels ;
- une bonne acceptabilité clinique.
Toutefois, des études multicentriques indépendantes et des analyses de mécanismes demeurent nécessaires afin de consolider son statut dans les recommandations internationales.
Article en lien

Echelles pour évaluer le trouble du stress post-traumatique : la PCL-5 version française
Article en lien

Pour un recul critique face à l’EMDR de Shapiro
Article en lien

Le protocole EMDR pour le coronavirus : symbole d’une dérive
 SOURCES
SOURCES
American Psychiatric Association. (2022). Diagnostic and statistical manual of mental disorders (5th ed., text rev.). American Psychiatric Publishing.
American Psychological Association. (2017). Clinical practice guideline for the treatment of posttraumatic stress disorder (PTSD) in adults. http://www.apa.org/ptsdguideline/ptsd.pdf
Arntz, A. (2012). Imagery rescripting as a therapeutic technique: Review of clinical trials, basic studies, and research agenda. Journal of Experimental Psychopathology, 3(2), 189–208.
Arntz, A. (2023). Imagery Rescripting: An update of the treatment protocol. Behaviour Research and Therapy.
Assmann, N., Fassbinder, E., Schaich, A., Lee, C. W., Boterhoven de Haan, K., Rijkeboer, M., & Arntz, A. (2021). Differential effects of comorbid psychiatric disorders on treatment outcome in posttraumatic stress disorder from childhood trauma. Journal of Clinical Medicine, 10(16), 3708. https://doi.org/10.3390/jcm10163708
Boterhoven de Haan, K. L., Lee, C. W., Fassbinder, E., van Es, S. M., Menninga, S., Meewisse, M. L., Rijkeboer, M., Kousemaker, M., & Arntz, A. (2020). Imagery rescripting and eye movement desensitisation and reprocessing as treatment for adults with post-traumatic stress disorder from childhood trauma: Randomised clinical trial. The British Journal of Psychiatry, 217(5), 609–615. https://doi.org/10.1192/bjp.2020.158
Brewin, C. R. (2006). Understanding cognitive behaviour therapy: A retrieval competition account. Behaviour Research and Therapy, 44(6), 765–784.
Busch, F. N., & Milrod, B. L. (2018). Trauma-focused psychodynamic psychotherapy. Psychiatric Clinics of North America, 41(2), 277–287.
Cloitre, M., & Schmidt, J. A. (2022). STAIR narrative therapy. In U. Schnyder & M. Cloitre (Eds.), Evidence based treatments for trauma-related psychological disorders. Springer.
Foa, E. B., Hembree, E. A., & Rothbaum, B. O. (2007). Prolonged exposure therapy for PTSD: Emotional processing of traumatic experiences: Therapist guide. Oxford University Press.
Galovski, T. E., Blain, L. M., Mott, J. M., Elwood, L., & Houle, T. (2012). Manualized therapy for PTSD: Flexing the structure of cognitive processing therapy. Journal of Consulting and Clinical Psychology, 80(6), 968–981.
Ganis, G., Thompson, W. L., & Kosslyn, S. M. (2004). Brain areas underlying visual mental imagery and visual perception. Cognitive Brain Research, 20(2), 226–241.
Grunert, B. K., Weis, J. M., Smucker, M. R., & Christianson, H. F. (2007). Imagery rescripting and reprocessing therapy after failed prolonged exposure. Journal of Behavior Therapy and Experimental Psychiatry, 38(4), 317–328.
Hyland, P., Karatzias, T., Shevlin, M., McElroy, E., Ben-Ezra, M., Cloitre, M., & Brewin, C. R. (2021). Does requiring trauma exposure affect rates of ICD-11 PTSD and complex PTSD? Psychological Trauma, 13(2), 133–141.
Imel, Z. E., Laska, K., Jakupcak, M., & Simpson, T. L. (2013). Meta-analysis of dropout in treatments for PTSD. Journal of Consulting and Clinical Psychology, 81(3), 394–404.
International Society for Traumatic Stress Studies. (2019). Posttraumatic stress disorder prevention and treatment guidelines. https://istss.org
Jung, K., & Steil, R. (2013). Cognitive restructuring and imagery modification for feelings of contamination in PTSD. Psychotherapy and Psychosomatics, 82(4), 213–220.
Kida, S. (2013). Memory reconsolidation versus extinction. In C. M. Alberini (Ed.), Memory reconsolidation (pp. 119–137). Elsevier.
Kida, S. (2018). Reconsolidation/destabilization and extinction of fear memory as therapeutic targets for PTSD. Psychopharmacology, 236, 49–57.
Kip, A., Schoppe, L., Arntz, A., & Morina, N. (2023). Efficacy of imagery rescripting in treating mental disorders associated with aversive memories: An updated meta-analysis. Journal of Anxiety Disorders, 99, 102772.
Kroener, J., Hack, L., Mayer, B., & Sosic-Vasic, Z. (2023). Imagery rescripting as a short intervention: A systematic review and meta-analysis. Journal of Psychiatric Research, 166, 49–60.
Larsen, S. E., Fleming, C. J., & Resick, P. A. (2019). Residual symptoms following empirically supported treatment for PTSD. Psychological Trauma, 11(2), 207–215.
McLean, C. P., & Foa, E. B. (2014). Prolonged exposure therapy for PTSD. Clinical Practice, 11(2), 233–241.
Morina, N., Lancee, J., & Arntz, A. (2017). Imagery rescripting as a clinical intervention: A meta-analysis. Journal of Behaviour Therapy and Experimental Psychiatry, 55, 6–15.
Norman, S. B., et al. (2019). Integrated exposure therapy vs coping skills therapy for PTSD and alcohol use disorder. JAMA Psychiatry, 76(8), 791–799.
Resick, P. A., Monson, C. M., & Chard, K. M. (2017). Cognitive processing therapy for PTSD: A comprehensive manual. Guilford Press.
Resick, P. A., et al. (2015). Group cognitive processing therapy vs present-centered therapy for PTSD. Journal of Consulting and Clinical Psychology, 83(6), 1058–1068.
Shapiro, F. (2007). EMDR: Principes, protocoles, procédures. Dunod.
ten Napel-Schutz, M. C., Vroling, M., Mares, S. H., & Arntz, A. (2022). Treating PTSD with imagery rescripting in underweight eating disorder patients. Journal of Eating Disorders, 10(1).
Varker, T., et al. (2021). Dropout from guideline-recommended psychological treatments for PTSD. Journal of Affective Disorders Reports, 4, 100093.
Walker, R. S. W., et al. (2020). Imaginal exposure exacerbation revisited. Behaviour Research and Therapy, 135, 103747.
Watts, B. V., et al. (2013). Meta-analysis of treatments for PTSD. Journal of Clinical Psychiatry, 74(6).
Watts, B. V., et al. (2014). Implementation of evidence-based psychotherapies for PTSD. Psychiatric Services, 65(6), 648–653.
World Health Organization. (2019). International classification of diseases for mortality and morbidity statistics (11th Revision).
Zayfert, C., et al. (2005). Exposure utilisation and completion of CBT for PTSD in real-world practice. Journal of Traumatic Stress, 18(6), 637–645.